Contenido principal
Alfa 42
PET+RM, una revolucionaria alianza
Sin necesidad de desarrollar una nueva tecnología emerge una pequeña revolución en el ámbito de la imagen diagnóstica en medicina. Se trata de una nueva vuelta a la clásica tomografía por emisión de positrones (PET), que esta vez incorpora una resonancia magnética (RM) a la ecuación. Las ventajas respecto a la combinación PET-TAC habitual incluyen la comodidad de poder hacer dos pruebas de forma simultánea y reducir la dosis de radiación que recibe el paciente hasta en un 50 %. En su contra juegan el prohibitivo precio del equipo y la falta de bibliografía, que limitan su uso.
Texto: Sergio Ferrer | Periodista científico
La tomografía por emisión de positrones (PET, por sus siglas en inglés) supuso una revolución para el campo de la medicina nuclear desde que se introdujera en España hace casi dos décadas. En los últimos años, se ha fusionado a otros equipos, como la tomografía axial computerizada (TAC) y la resonancia magnética (RM). Estos equipos multimodales combinan las ventajas de ambas tecnologías para mejorar el diagnóstico y manejo del paciente. “El PET es una prueba de medicina nuclear que consiste en inyectar una sustancia radioactiva para observar un proceso biológico o patológico del organismo”, resume el médico nuclear de Cetir (Barcelona) José Ramón García Garzón. Esta sustancia suele ser fluorodesoxiglucosa marcada con flúor 18, un emisor de positrones que da nombre a la técnica. Para economizar: 18F-FDG. La tecnología ofrece imágenes de alta calidad, pero García Garzón explica que su limitación radica en que “no tiene información anatómica ni morfológica”. La solución a este problema fue la creación de equipos PET-TAC que combinan ambas imágenes. “Con esto no solo localizamos dónde está el foco hipermetabólico, sino que muchas veces la información morfológica y metabólica se potencian mutuamente”. Dicho avance ha provocado, en los últimos 15 años, la extinción del PET a secas: “Ya no existen equipos PET porque el PET-TAC es claramente superior”, dice el médico. Son los llamados equipos multimodales, que fusionan técnicas para dar, en una misma exploración, toda la información posible, tanto molecular como anatómica, sobre lo que pasa en el interior del paciente. La última vuelta de tuerca en este contexto es la combinación del PET con la resonancia magnética tradicional para dar lugar al PET-RM. Esta técnica combina las imágenes anatómicas que aporta la resonancia con los datos bioquímicos del PET. “Es la gran máquina multimodalidad, totalmente integrada, que hace que el diagnóstico sea mucho mejor”, asegura la médico nuclear del Hospital HM Puerta del Sur de Madrid Lina García Cañamaque. El PET-RM nació en 1997 de la mano de Mardsen y Cherry. Sin embargo, la maduración de la tecnología llevó doce años: no fue hasta 2009 cuando Philips desarrolló el primer sistema integrado. En España existen de momento tres equipos PET-RM: los manejados por García Garzón y García Cañamaque, y el adquirido por el Instituto de Investigación Sanitaria La Fe, el primero localizado en un centro público.
Menos radiación, mayor comodidad
Una de las ventajas principales del PETRM es la dosis de radiación, que se reduce en un 50 % al eliminar el TAC de la ecuación. García Cañamaque añade una ventaja secundaria debida a la menor radiación que recibe el paciente: “Es perfecto para los niños, no solo porque la resonancia no emite radiación ionizante, sino porque además el PET les inyecta menos dosis al tener más tiempo de exposición”. Esto, asegura, es idóneo para pacientes de temprana edad que, aunque tienen opciones de curarse, deben llevar a cabo una enorme cantidad de pruebas. Además, en el PET-TAC se hace un análisis primero y luego el otro, y aunque el sistema esté integrado, la adquisición de imágenes no es simultánea. En el caso del PET-RM, todo se hace a la vez. “Es el único equipo híbrido integrado en el que el estudio es sincrónico”, aclara García Garzón, “por lo que no hay problemas de corrección ni de movimiento”. García Cañamaque alaba la rapidez derivada de esta “integración absoluta”, que hace que los pacientes pierdan “mucho menos tiempo a pesar de que la prueba es más larga” —veinte minutos en el caso del PET-TAC frente a más de media hora en el caso del PET-RM—. Esta aparente paradoja es debida a que se hacen dos pruebas juntas, por lo que se evita que el paciente tenga que ir al hospital en dos ocasiones. “El ciclo diagnóstico es buenísimo: descargas la parte de la resonancia magnética de las listas de espera y, además, para el paciente es más cómodo”. Los equipos PET-RM son de última generación, con una resonancia de 3 Teslas, que supera al estándar de 1,5. “La ventaja del PET-RM es que tienes los dos mejores equipos que existen en el mercado, juntos”, dice García Garzón. “La resolución es claramente superior a un PET-TAC convencional”, añade, aunque también existen PET-TAC digitales cuya resolución llega a los 4 mm. La doctora también considera que hay un beneficio que va más allá de la tecnología. “La complejidad de la máquina hace que haya más puntos de vista, y eso es muy bueno y hace que el diagnóstico sea mejor”. Se refiere a la unión entre las especialidades de radiología y medicina nuclear que promueve el uso del PET-RM: “Ya no existe el gran médico solitario, nos peleamos, damos nuestra opinión, luego los médicos no lo ven claro y vuelven a discutirlo y pasa por otro filtro”. El resultado es que aumenta la cantidad de profesionales que intervienen en el proceso. “Ese es el gran progreso de la medicina: la multidisciplinariedad”.
Caro y con poca bibliografía
Las numerosas ventajas del PET-RM no lo convierten en el equipo perfecto. Todo paciente que tenga un problema para hacerse una resonancia no se podrá hacer un PET-RM. “Marcapasos, prótesis incompatibles y claustrofobia” son algunas de las limitaciones que, según García Garzón, impedirán realizar la prueba. Que los equipos PET-RM sean de última generación mejora el diagnóstico de los pacientes, pero se convierte en un inconveniente si miramos la factura. Es una máquina cara, cuyo precio triplica al de un PET-TAC digital. Esto repercute en la capacidad de los centros para adquirir la tecnología, así como en el coste de cada prueba. Otra consecuencia de su novedad es la falta de bibliografía oficial. “Las indicaciones no están establecidas, como pasó con el PET-TAC, y las guías tardarán mucho en establecerse”, explica García Garzón, que considera que en época de crisis estos tiempos se dilatarán aún más. El PET-RM de Cetir funciona desde hace un año, y García Garzón asegura que ya han llevado a congresos algunos de los resultados obtenidos. “Tenemos ya cien casos de tumores de próstata y las tasas de detección son superiores a las del PET-TAC, como era de esperar”. Dichos resultados todavía no han sido publicados en revistas especializadas, pero el médico considera que es cuestión de tiempo. Ese es el motivo por el que la Fe de Valencia ha adquirido este año un equipo PET-RM con fondos europeos para investigación, lo que lo convierte en el primer hospital público en tener uno de estos dispositivos. El director del área de imagen médica del hospital, Luis Martí Bonmatí, explica que su objetivo es “generar proyectos para comparar, con una metodología científica, la rentabilidad diagnóstica de la tecnología”. De momento, Martí y su equipo están utilizando el PET-RM para neurología y oncología, pero incorporarán también cardiología. “Queremos estudiar grupos de pacientes y compararlo con la metodología estándar para analizar el beneficio de su utilización y determinar si da más información y en menos tiempo”. “El equipo es caro y creo que hay que demostrar mucho su utilidad frente a tener un PET-TAC y una resonancia magnética, con los que haces el doble de estudios”, añade Martí. “No es un equipo para todos los hospitales a día de hoy”. Es algo con lo que coinciden todos los entrevistados para este artículo: un servicio de medicina nuclear es algo muy especializado y el PET-RM es un equipo muy específico, aunque confían que en el futuro el número de máquinas aumente en España. En este sentido, García Cañamero defiende la necesidad de “utilizar mejor las máquinas” para disminuir los costes. “Cuando haces un PET a un paciente y le mandas una ampliación de esa prueba, se demora otra semana; por eso los médicos piden todo junto, aunque la mitad de las veces no haga falta. Con el PET-RM estás pendiente de una sola prueba; normalmente no hace falta más”. García Garzón coincide en que hay que saber medir los costes. “Tenemos dos pruebas muy sensibles juntas, por lo que vamos a encontrar más cosas y aunque encarezcamos el proceso diagnóstico estamos personalizando mucho el tratamiento y, por tanto, ahorrando”. Así se evita perder tiempo y dinero con tratamientos que no serían beneficiosos para el paciente.
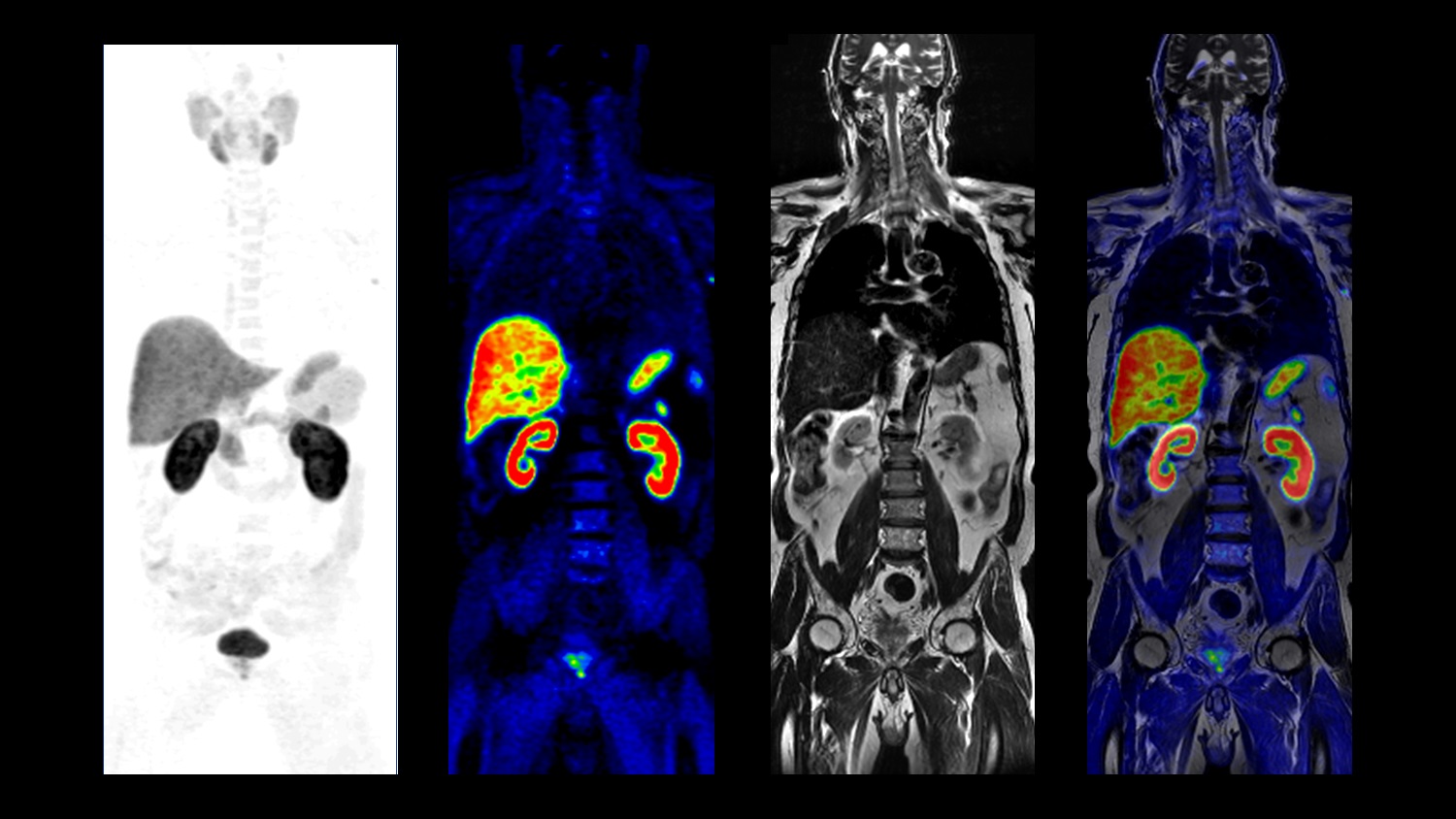
El mejor amigo de los oncólogos
“Cuando la resonancia es superior al TAC no hay que hacer un PET-TAC sino un PET-RM”, resume García Garzón. “Hay indicaciones en las que el TAC no proporciona información adicional y hay que hacer una resonancia, por lo que tiene todo el sentido del mundo que existan equipos integrados para reducir la dosis de radiación del paciente”. A grandes rasgos, sus aplicaciones principales se encuentran en los campos de la oncología, la cardiología y la neurología. “Sirve para todo lo oncológico, el 80 % del tiempo tenemos la máquina ocupada con oncología”, dice García Cañamaque. La doctora asegura que la máquina soluciona muchas dudas gracias a la combinación de PET y resonancia magnética: “Hay lesiones que no se ven con el PET y con la resonancia, que es mucho más sensible, ves que es una metástasis”. Por ello considera importante “conocer las limitaciones” de los aparatos. Tumores de cabeza y cuello, pediatría, estudio de órganos como cerebro, hígado y huesos, que tienen poca traducción por TAC... Son algunas de las aplicaciones que enumeran los expertos consultados. También para la estadificación de tumores —nombre que recibe el estudio del estadio de la enfermedad, su gravedad y extensión— como los de mama y próstata. “Si sospechas que un paciente tiene metástasis óseas es mejor el PET-RM. Hasta ahora se hacía el PET-TAC, que no se veía y había que pasar a la resonancia”, asegura García Garzón. El médico apuesta también por otra aplicación: los pacientes con linfoma. “Se les hace un PET inicial, otro a mitad y otro al finalizar el tratamiento”, explica. El médico asegura que, al ser pacientes jóvenes, reducir la dosis de radiación es positivo: “La respuesta se valora metabólicamente y para eso se puede hacer una resonancia, no hace falta el TAC”.
¿PET-TAC o PET-RM?
Al contrario de lo que pueda parecer, la llegada del PET-RM no implica la jubilación del PET-TAC; no en vano esta última combinación fue considerada como el invento médico del año por la revista Time en el año 2000. “El PETRM es una máquina disruptiva, superior en muchas ocasiones, pero tiene sus indicaciones. Son pruebas complementarias: si te tienen que hacer una resonancia o un TAC, que te hagan también el PET”, dice García Garzón. De hecho, García Cañamaque considera que el PETTAC debería ser la compra inicial para un servicio de medicina nuclear. “La integración, de máquinas y de personal de diagnóstico, es el presente”, prosigue el médico. “No tiene sentido que el paciente vaya pasando de una máquina a otra. Cuanto más integrada esté la información mejores serán las sinergias que se obtengan de los datos integrados”. Por ello defiende que no tiene sentido diferenciar medicina nuclear y radiología: “Es diagnóstico por imagen”.

 Descarga la revista completa
Descarga la revista completa